なので 腎摘出術 腎臓の外科的除去と呼ばれます。腎臓の外科的除去の可能性のある兆候は、腎梗塞または臓器奇形です。
腎摘出術とは何ですか?

腎摘出術では、腎臓を外科的に切除します。腎臓は対になった臓器として設計されています。それらは豆の形をしており、長さは10〜12インチ、幅は4〜6インチです。彼らの体重は120から200グラムの間で異なります。腎臓の主な役割は尿を作ることです。これには、尿の濾過、再吸収および濃縮が必要です。
腎臓は、水と電解質のバランスの調整、および酸塩基のバランスの調整にも関与しています。最初の腎摘出術は、1869年8月2日にハイデルベルクの外科医Gustav Simonによって行われました。人間の手術の前に、サイモンは動物の腎摘出術を数回訓練していました。最初の腎摘出術で、グスタフサイモンは、健康な腎臓で尿量を吸収できることを証明しました。以前は、腎臓が1つしかない人間は生存できないと考えられていました。
機能、効果、目標
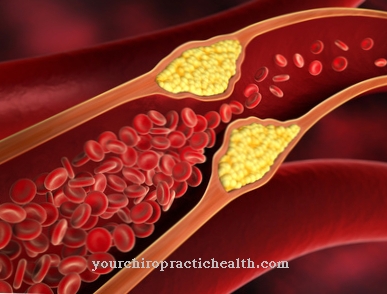
腎梗塞は腎臓の外科的除去の指標です。腎臓梗塞は、循環障害と不十分な酸素供給(虚血)が原因で発生した腎臓組織の壊死です。腎梗塞はしばしば血栓症によって引き起こされます。
これは、心房細動、心臓壁の動脈瘤、心臓弁の置換、または心臓の内層の炎症が原因で発生する可能性があります。静脈血栓症も腎梗塞を引き起こす可能性があります。これは通常、右心不全が原因です。別の考えられる原因は、腎臓腫瘍による腎静脈の圧迫です。
腎摘出術のもう一つの適応症は、再発性腎炎(腎炎)です。腎炎では、機能している腎臓組織と腎盂が通常炎症を起こします。ほとんどの場合、腎炎は尿路からの上昇感染の結果として発生します。腎臓や尿路結石、糖尿病、奇形、鎮痛剤の乱用には有益な効果があります。腎臓結石(腎結石症)の重症例でも、腎臓の切除が必要な場合があります。
腎摘出術は水腎症にも適応されます。水腎症は、腎盂の病理学的拡大です。この拡大は尿流障害につながります。腎盂は膨張しますが、腎実質は狭くなります。この現象は、水嚢腎臓としても知られています。水腎症は先天性または後天性の場合があります。続発性、すなわち後天性水腎症の原因は、結石を伴う尿路の閉塞、尿管の癌腫、女性生殖器の疾患または膀胱の疾患です。
深刻な臓器奇形も腎摘除術を必要とします。悪性腎疾患についても同様です。腎臓腫瘍はしばしば偶発的な所見です。すべての悪性腎臓腫瘍の約90%が腎細胞癌です。良性腫瘍またはいわゆる腫瘍細胞腫はあまり一般的ではありません。
より大きな、または中心に位置する腫瘍は、根治的腎摘除術の一部として除去されます。根治的腎摘除術では、腎臓全体を切除します。手順は、開腹手術または腹腔鏡下であり得る。数年前まで、根治的腎摘除術は依然として腎腫瘍の治療法として選択されていました。今日では腹腔鏡下腎摘除術が好まれています。開腹手術は、腫瘍の大きさまたは以前の手術のために腹腔鏡下での切除が不可能な場合に行われます。
手術は、過伸展した側臥位(後腹膜)または腹部切開(経腹膜)を介して仰臥位で行うことができます。腎臓の血管がつまんで、血液の供給が遮断されます。その後、腎臓は脂肪カプセルと一緒に取り出されます。リンパ節と副腎も切除されることがあります。副腎は腎臓の上にあります。腎臓とは対照的に、それは尿ではなくホルモン産生の原因です。通常、患者は腎摘出後8〜10日後に退院することができます。
リスク、副作用、危険
手術、したがって腎摘除術は常にリスクを伴います。手術中、心血管系が乱れることがあります。
麻酔薬は体の保護反射をオフにするので、胃の内容物は好ましくない条件下で喉、気管または肺に入る可能性があります。これはいわゆる誤嚥性肺炎につながる可能性があります。麻酔の開始時または挿管時の挿管中に、まれに声門のけいれんが発生することがあります。首と声帯は、気管内チューブまたは喉頭マスクを通して刺激されます。そのため、術後、しわがれたり咳が出たりすることがあります。まれに、声帯の損傷が残ることがあります。
喉頭鏡を挿入すると、上顎前歯が損傷することがあります。すべての患者の20〜30%は、麻酔後に吐き気と嘔吐に苦しんでいます。
術後わずかな瘢痕のみが残る場合がありますが、手術後4〜6週間の休息と回復の期間が必要です。血栓症のリスクは、手術後の最初の4〜6週間で増加します。股関節、脚、または足首の痛みと脚の腫れは、常に警告の兆候として見られるべきです。生命を脅かす肺塞栓症は、下肢静脈血栓症の結果として発症する可能性があります。
腎摘出後、残りの腎臓は腎機能の喪失を補う必要があります。したがって、通常は増加します。このプロセスは通常スムーズに実行されます。それにもかかわらず、臨床検査値は医師によって定期的にチェックされるべきです。特に、糸球体濾過率(GFR)、クレアチニンクリアランス、クレアチニンレベルを監視する必要があります。内科医によるモニタリングも推奨されます。個々の腎臓の機能が損なわれている場合、医師は適切なタイミングで透析を開始できます。







.jpg)